Pengaruh Lingkungan Merupakan Sebab Orang Terjangkit Penyakit HIV/ AIDS
HIV dan virus-virus sejenisnya umumnya ditularkan melalui kontak langsung antara lapisan kulit dalam (membran mukosa) atau aliran darah, dengan cairan tubuh yang mengandung HIV, seperti darah, air mani,
cairan vagina, cairan preseminal, dan air susu ibu.Penularan dapat terjadi melalui hubungan intim (vaginal, anal, ataupun oral), transfusi darah, jarum suntik yang terkontaminasi, antara ibu dan bayi selama kehamilan, bersalin, atau menyusui, serta bentuk kontak lainnya dengan cairan-cairan tubuh tersebut.
cairan vagina, cairan preseminal, dan air susu ibu.Penularan dapat terjadi melalui hubungan intim (vaginal, anal, ataupun oral), transfusi darah, jarum suntik yang terkontaminasi, antara ibu dan bayi selama kehamilan, bersalin, atau menyusui, serta bentuk kontak lainnya dengan cairan-cairan tubuh tersebut.
Para ilmuwan umumnya berpendapat bahwa AIDS berasal dari Afrika Sub-Sahara. Kini AIDS telah menjadi wabah penyakit. AIDS diperkiraan telah menginfeksi 38,6 juta orang di seluruh dunia. Pada Januari 2006, UNAIDS bekerja sama dengan WHO memperkirakan bahwa AIDS telah menyebabkan kematian lebih dari 25 juta orang sejak pertama kali diakui pada tanggal 5 Juni 1981.
Dengan demikian, penyakit ini merupakan salah satu wabah paling
mematikan dalam sejarah. AIDS diklaim telah menyebabkan kematian
sebanyak 2,4 hingga 3,3 juta jiwa pada tahun 2005 saja, dan lebih dari 570.000 jiwa di antaranya adalah anak-anak.
Sepertiga dari jumlah kematian ini terjadi di Afrika Sub-Sahara,
sehingga memperlambat pertumbuhan ekonomi dan menghancurkan kekuatan
sumber daya manusia di sana. Perawatan antiretrovirus sesungguhnya dapat mengurangi tingkat kematian dan parahnya infeksi HIV, namun akses terhadap pengobatan tersebut tidak tersedia di semua negara.
Hukuman sosial
bagi penderita HIV/AIDS, umumnya lebih berat bila dibandingkan dengan
penderita penyakit mematikan lainnya. Terkadang hukuman sosial tersebut
juga turut tertimpakan kepada petugas kesehatan atau sukarelawan, yang
terlibat dalam merawat orang yang hidup dengan HIV/AIDS (ODHA).
Gejala dan komplikasi
Berbagai gejala AIDS umumnya tidak akan terjadi pada orang-orang
yang memiliki sistem kekebalan tubuh yang baik. Kebanyakan kondisi
tersebut akibat infeksi oleh bakteri, virus, fungi dan parasit, yang biasanya dikendalikan oleh unsur-unsur sistem kekebalan tubuh yang dirusak HIV. Infeksi oportunistik umum didapati pada penderita AIDS.
HIV mempengaruhi hampir semua organ tubuh. Penderita AIDS juga berisiko lebih besar menderita kanker seperti sarkoma Kaposi, kanker leher rahim, dan kanker sistem kekebalan yang disebut limfoma.
Biasanya penderita AIDS memiliki gejala infeksi sistemik; seperti demam, berkeringat (terutama pada malam hari), pembengkakan kelenjar, kedinginan, merasa lemah, serta penurunan berat badan.
Infeksi oportunistik tertentu yang diderita pasien AIDS, juga
tergantung pada tingkat kekerapan terjadinya infeksi tersebut di
wilayah geografis tempat hidup pasien.
Penyakit paru-paru utama
Pneumonia pneumocystis (PCP) jarang dijumpai pada orang sehat yang memiliki kekebalan tubuh yang baik, tetapi umumnya dijumpai pada orang yang terinfeksi HIV.
Penyebab penyakit ini adalah fungi Pneumocystis jirovecii. Sebelum adanya diagnosis, perawatan, dan tindakan pencegahan
rutin yang efektif di negara-negara Barat, penyakit ini umumnya segera
menyebabkan kematian. Di negara-negara berkembang, penyakit ini masih
merupakan indikasi pertama AIDS pada orang-orang yang belum dites,
walaupun umumnya indikasi tersebut tidak muncul kecuali jika jumlah CD4 kurang dari 200 per µL.
Tuberkulosis
(TBC) merupakan infeksi unik di antara infeksi-infeksi lainnya yang
terkait HIV, karena dapat ditularkan kepada orang yang sehat
(imunokompeten) melalui rute pernapasan (respirasi). Ia dapat dengan
mudah ditangani bila telah diidentifikasi, dapat muncul pada stadium
awal HIV, serta dapat dicegah melalui terapi pengobatan. Namun
demikian, resistensi TBC terhadap berbagai obat merupakan masalah
potensial pada penyakit ini.
Meskipun munculnya penyakit ini di negara-negara Barat telah
berkurang karena digunakannya terapi dengan pengamatan langsung dan
metode terbaru lainnya, namun tidaklah demikian yang terjadi di
negara-negara berkembang tempat HIV paling banyak ditemukan. Pada
stadium awal infeksi HIV (jumlah CD4 >300 sel per µL), TBC muncul
sebagai penyakit paru-paru. Pada stadium lanjut infeksi HIV, ia sering
muncul sebagai penyakit sistemik yang menyerang bagian tubuh lainnya
(tuberkulosis ekstrapulmoner). Gejala-gejalanya biasanya bersifat tidak
spesifik (konstitusional) dan tidak terbatasi pada satu tempat.TBC yang
menyertai infeksi HIV sering menyerang sumsum tulang, tulang, saluran kemih dan saluran pencernaan, hati, kelenjar getah bening (nodus limfa regional), dan sistem syaraf pusat. Dengan demikian, gejala yang muncul mungkin lebih berkaitan dengan tempat munculnya penyakit ekstrapulmoner.
Penyakit saluran pencernaan utama
Esofagitis adalah peradangan pada kerongkongan (esofagus),
yaitu jalur makanan dari mulut ke lambung. Pada individu yang
terinfeksi HIV, penyakit ini terjadi karena infeksi jamur (jamur kandidiasis) atau virus (herpes simpleks-1 atau virus sitomegalo). Ia pun dapat disebabkan oleh mikobakteria, meskipun kasusnya langka.
Diare
kronis yang tidak dapat dijelaskan pada infeksi HIV dapat terjadi
karena berbagai penyebab; antara lain infeksi bakteri dan parasit yang
umum (seperti Salmonella, Shigella, Listeria, Kampilobakter, dan Escherichia coli), serta infeksi oportunistik yang tidak umum dan virus (seperti kriptosporidiosis, mikrosporidiosis, Mycobacterium avium complex, dan virus sitomegalo (CMV) yang merupakan penyebab kolitis).
Pada beberapa kasus, diare
terjadi sebagai efek samping dari obat-obatan yang digunakan untuk
menangani HIV, atau efek samping dari infeksi utama (primer) dari HIV
itu sendiri. Selain itu, diare dapat juga merupakan efek samping dari antibiotik yang digunakan untuk menangani bakteri diare (misalnya pada Clostridium difficile). Pada stadium akhir infeksi HIV, diare diperkirakan merupakan petunjuk terjadinya perubahan cara saluran pencernaan menyerap nutrisi, serta mungkin merupakan komponen penting dalam sistem pembuangan yang berhubungan dengan HIV.
Penyakit syaraf dan kejiwaan utama
Infeksi HIV dapat menimbulkan beragam kelainan tingkah laku karena gangguan pada syaraf (neuropsychiatric sequelae),
yang disebabkan oleh infeksi organisma atas sistem syaraf yang telah
menjadi rentan, atau sebagai akibat langsung dari penyakit itu sendiri.
Toksoplasmosis adalah penyakit yang disebabkan oleh parasit bersel-satu, yang disebut Toxoplasma gondii. Parasit ini biasanya menginfeksi otak dan menyebabkan radang otak akut (toksoplasma ensefalitis), namun ia juga dapat menginfeksi dan menyebabkan penyakit pada mata dan paru-paru. Meningitis kriptokokal adalah infeksi meninges (membran yang menutupi otak dan sumsum tulang belakang) oleh jamur Cryptococcus neoformans. Hal ini dapat menyebabkan demam, sakit kepala, lelah, mual, dan muntah. Pasien juga mungkin mengalami sawan dan kebingungan, yang jika tidak ditangani dapat mematikan.
Leukoensefalopati multifokal progresif adalah penyakit demielinasi, yaitu penyakit yang menghancurkan selubung syaraf (mielin) yang menutupi serabut sel syaraf (akson), sehingga merusak penghantaran impuls syaraf. Ia disebabkan oleh virus JC,
yang 70% populasinya terdapat di tubuh manusia dalam kondisi laten, dan
menyebabkan penyakit hanya ketika sistem kekebalan sangat lemah,
sebagaimana yang terjadi pada pasien AIDS. Penyakit ini berkembang
cepat (progresif) dan menyebar (multilokal), sehingga biasanya
menyebabkan kematian dalam waktu sebulan setelah diagnosis.
Kompleks demensia AIDS adalah penyakit penurunan kemampuan mental
(demensia) yang terjadi karena menurunnya metabolisme sel otak (ensefalopati metabolik) yang disebabkan oleh infeksi HIV; dan didorong pula oleh terjadinya pengaktifan imun oleh makrofag dan mikroglia pada otak yang mengalami infeksi HIV, sehingga mengeluarkan neurotoksin.
Kerusakan syaraf yang spesifik, tampak dalam bentuk ketidaknormalan
kognitif, perilaku, dan motorik, yang muncul bertahun-tahun setelah
infeksi HIV terjadi. Hal ini berhubungan dengan keadaan rendahnya
jumlah sel T CD4+ dan tingginya muatan virus pada plasma darah. Angka kemunculannya (prevalensi) di negara-negara Barat adalah sekitar 10-20%, namun di India hanya terjadi pada 1-2% pengidap infeksi HIV. Perbedaan ini mungkin terjadi karena adanya perbedaan subtipe HIV di India.
Kanker dan tumor ganas (malignan)
Pasien dengan infeksi HIV pada dasarnya memiliki risiko yang lebih
tinggi terhadap terjadinya beberapa kanker. Hal ini karena infeksi oleh
virus DNA penyebab mutasi genetik; yaitu terutama virus Epstein-Barr (EBV), virus herpes Sarkoma Kaposi (KSHV), dan virus papiloma manusia (HPV).
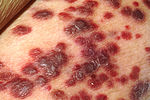
Sarkoma Kaposi adalah tumor yang paling umum menyerang pasien yang
terinfeksi HIV. Kemunculan tumor ini pada sejumlah pemuda homoseksual
tahun 1981 adalah salah satu pertanda pertama wabah AIDS. Penyakit ini disebabkan oleh virus dari subfamili gammaherpesvirinae, yaitu virus herpes manusia-8
yang juga disebut virus herpes Sarkoma Kaposi (KSHV). Penyakit ini
sering muncul di kulit dalam bentuk bintik keungu-unguan, tetapi dapat
menyerang organ lain, terutama mulut, saluran pencernaan, dan paru-paru.
Kanker getah bening tingkat tinggi (limfoma sel B) adalah kanker yang menyerang sel darah putih dan terkumpul dalam kelenjar getah bening, misalnya seperti limfoma Burkitt (Burkitt's lymphoma) atau sejenisnya (Burkitt's-like lymphoma), diffuse large B-cell lymphoma (DLBCL), dan limfoma sistem syaraf pusat primer, lebih sering muncul pada pasien yang terinfeksi HIV. Kanker ini seringkali merupakan perkiraan kondisi (prognosis) yang buruk. Pada beberapa kasus, limfoma adalah tanda utama AIDS. Limfoma ini sebagian besar disebabkan oleh virus Epstein-Barr atau virus herpes Sarkoma Kaposi.
Kanker leher rahim pada wanita yang terkena HIV dianggap tanda utama AIDS. Kanker ini disebabkan oleh virus papiloma manusia.
Pasien yang terinfeksi HIV juga dapat terkena tumor lainnya, seperti limfoma Hodgkin, kanker usus besar bawah (rectum), dan kanker anus. Namun demikian, banyak tumor-tumor yang umum seperti kanker payudara dan kanker usus besar (colon), yang tidak meningkat kejadiannya pada pasien terinfeksi HIV. Di tempat-tempat dilakukannya terapi antiretrovirus yang sangat aktif
(HAART) dalam menangani AIDS, kemunculan berbagai kanker yang
berhubungan dengan AIDS menurun, namun pada saat yang sama kanker
kemudian menjadi penyebab kematian yang paling umum pada pasien yang
terinfeksi HIV.
Infeksi oportunistik lainnya
Pasien AIDS biasanya menderita infeksi oportunistik dengan gejala tidak spesifik, terutama demam ringan dan kehilangan berat badan. Infeksi oportunistik ini termasuk infeksi Mycobacterium avium-intracellulare dan virus sitomegalo.
Virus sitomegalo dapat menyebabkan gangguan radang pada usus besar
(kolitis) seperti yang dijelaskan di atas, dan gangguan radang pada
retina mata (retinitis sitomegalovirus), yang dapat menyebabkan kebutaan. Infeksi yang disebabkan oleh jamur Penicillium marneffei, atau disebut Penisiliosis, kini adalah infeksi oportunistik ketiga yang paling umum (setelah tuberkulosis dan kriptokokosis) pada orang yang positif HIV di daerah endemik Asia Tenggara.
Penyebab

HIV yang baru memperbanyak diri tampak bermunculan sebagai bulatan-bulatan kecil (diwarnai hijau) pada permukaan limfosit setelah menyerang sel tersebut; dilihat dengan mikroskop elektron.
AIDS merupakan bentuk terparah atas akibat infeksi HIV. HIV adalah retrovirus yang biasanya menyerang organ-organ vital sistem kekebalan manusia, seperti sel T CD4+ (sejenis sel T), makrofag, dan sel dendritik. HIV merusak sel T CD4+ secara langsung dan tidak langsung, padahal sel T CD4+ dibutuhkan agar sistem kekebalan tubuh dapat berfungsi baik. Bila HIV telah membunuh sel T CD4+ hingga jumlahnya menyusut hingga kurang dari 200 per mikroliter (µL) darah, maka kekebalan di tingkat sel akan hilang, dan akibatnya ialah kondisi yang disebut AIDS. Infeksi akut
HIV akan berlanjut menjadi infeksi laten klinis, kemudian timbul gejala
infeksi HIV awal, dan akhirnya AIDS; yang diidentifikasi dengan
memeriksa jumlah sel T CD4+ di dalam darah serta adanya infeksi tertentu.
Tanpa terapi antiretrovirus, rata-rata
lamanya perkembangan infeksi HIV menjadi AIDS ialah sembilan sampai
sepuluh tahun, dan rata-rata waktu hidup setelah mengalami AIDS hanya
sekitar 9,2 bulan.
Namun demikian, laju perkembangan penyakit ini pada setiap orang sangat
bervariasi, yaitu dari dua minggu sampai 20 tahun. Banyak faktor yang
mempengaruhinya, diantaranya ialah kekuatan tubuh untuk bertahan
melawan HIV (seperti fungsi kekebalan tubuh) dari orang yang terinfeksi.
Orang tua umumnya memiliki kekebalan yang lebih lemah daripada orang
yang lebih muda, sehingga lebih berisiko mengalami perkembangan
penyakit yang pesat. Akses yang kurang terhadap perawatan kesehatan dan
adanya infeksi lainnya seperti tuberkulosis, juga dapat mempercepat perkembangan penyakit ini. Warisan genetik orang yang terinfeksi juga memainkan peran penting. Sejumlah orang kebal secara alami terhadap beberapa varian HIV. HIV memiliki beberapa variasi genetik dan berbagai bentuk yang berbeda,
yang akan menyebabkan laju perkembangan penyakit klinis yang
berbeda-beda pula. Terapi antiretrovirus yang sangat aktif akan dapat memperpanjang
rata-rata waktu berkembangannya AIDS, serta rata-rata waktu kemampuan
penderita bertahan hidup.
Penularan seksual
Penularan (transmisi) HIV secara seksual terjadi ketika ada kontak
antara sekresi cairan vagina atau cairan preseminal seseorang dengan
rektum, alat kelamin, atau membran mukosa
mulut pasangannya. Hubungan seksual reseptif tanpa pelindung lebih
berisiko daripada hubungan seksual insertif tanpa pelindung, dan risiko
hubungan seks anal lebih besar daripada risiko hubungan seks biasa dan
seks oral. Seks oral tidak berarti tak berisiko karena HIV dapat masuk
melalui seks oral reseptif maupun insertif.
Kekerasan seksual secara umum meningkatkan risiko penularan HIV karena
pelindung umumnya tidak digunakan dan sering terjadi trauma fisik
terhadap rongga vagina yang memudahkan transmisi HIV.
Penyakit menular seksual meningkatkan risiko penularan HIV karena dapat menyebabkan gangguan pertahanan jaringan epitel normal akibat adanya borok alat kelamin, dan juga karena adanya penumpukan sel yang terinfeksi HIV (limfosit dan makrofag) pada semen dan sekresi vaginal. Penelitian epidemiologis dari Afrika Sub-Sahara, Eropa, dan Amerika Utara
menunjukkan bahwa terdapat sekitar empat kali lebih besar risiko
terinfeksi AIDS akibat adanya borok alat kelamin seperti yang
disebabkan oleh sifilis dan/atau chancroid. Resiko tersebut juga meningkat secara nyata, walaupun lebih kecil, oleh adanya penyakit menular seksual seperti kencing nanah, infeksi chlamydia, dan trikomoniasis yang menyebabkan pengumpulan lokal limfosit dan makrofag.
Transmisi HIV bergantung pada tingkat kemudahan penularan dari
pengidap dan kerentanan pasangan seksual yang belum terinfeksi.
Kemudahan penularan bervariasi pada berbagai tahap penyakit ini dan
tidak konstan antarorang. Beban virus
plasma yang tidak dapat dideteksi tidak selalu berarti bahwa beban
virus kecil pada air mani atau sekresi alat kelamin. Setiap 10 kali
penambahan jumlah RNA HIV plasma darah sebanding dengan 81% peningkatan
laju transmisi HIV.
Wanita lebih rentan terhadap infeksi HIV-1 karena perubahan hormon,
ekologi serta fisiologi mikroba vaginal, dan kerentanan yang lebih
besar terhadap penyakit seksual. Orang yang terinfeksi dengan HIV masih dapat terinfeksi jenis virus lain yang lebih mematikan.
Kontaminasi patogen melalui darah
Jalur penularan ini terutama berhubungan dengan pengguna obat suntik, penderita hemofilia, dan resipien transfusi darah dan produk darah. Berbagi dan menggunakan kembali jarum suntik (syringe) yang mengandung darah yang terkontaminasi oleh organisme biologis penyebab penyakit (patogen), tidak hanya merupakan risiko utama atas infeksi HIV, tetapi juga hepatitis B dan hepatitis C. Berbagi penggunaan jarum suntik merupakan penyebab sepertiga dari semua infeksi baru HIV dan 50% infeksi hepatitis C di Amerika Utara, Republik Rakyat Cina, dan Eropa Timur.
Resiko terinfeksi dengan HIV dari satu tusukan dengan jarum yang
digunakan orang yang terinfeksi HIV diduga sekitar 1 banding 150. Post-exposure prophylaxis dengan obat anti-HIV dapat lebih jauh mengurangi risiko itu. Pekerja fasilitas kesehatan (perawat, pekerja laboratorium, dokter, dan
lain-lain) juga dikhawatirkan walaupun lebih jarang. Jalur penularan
ini dapat juga terjadi pada orang yang memberi dan menerima rajah dan tindik tubuh. Kewaspadaan universal
sering kali tidak dipatuhi baik di Afrika Sub Sahara maupun Asia karena
sedikitnya sumber daya dan pelatihan yang tidak mencukupi. WHO
memperkirakan 2,5% dari semua infeksi HIV di Afrika Sub Sahara
ditransmisikan melalui suntikan pada fasilitas kesehatan yang tidak
aman. Oleh sebab itu, Majelis Umum Perserikatan Bangsa-Bangsa,
didukung oleh opini medis umum dalam masalah ini, mendorong
negara-negara di dunia menerapkan kewaspadaan universal untuk mencegah
penularan HIV melalui fasilitas kesehatan.
Resiko penularan HIV pada penerima transfusi darah sangat kecil di
negara maju. Di negara maju, pemilihan donor bertambah baik dan
pengamatan HIV dilakukan. Namun demikian, menurut WHO,
mayoritas populasi dunia tidak memiliki akses terhadap darah yang aman
dan "antara 5% dan 10% infeksi HIV dunia terjadi melalui transfusi
darah yang terinfeksi".
Penularan masa perinatal
Transmisi HIV dari ibu ke anak dapat terjadi melalui rahim (in utero) selama masa perinatal,
yaitu minggu-minggu terakhir kehamilan dan saat persalinan. Bila tidak
ditangani, tingkat penularan dari ibu ke anak selama kehamilan dan
persalinan adalah sebesar 25%. Namun demikian, jika sang ibu memiliki
akses terhadap terapi antiretrovirus dan melahirkan dengan cara bedah caesar, tingkat penularannya hanya sebesar 1%.Sejumlah faktor dapat memengaruhi risiko infeksi, terutama beban virus
pada ibu saat persalinan (semakin tinggi beban virus, semakin tinggi
risikonya). Menyusui meningkatkan risiko penularan sebesar 4%.
Diagnosis
Sejak tanggal 5 Juni 1981, banyak definisi yang muncul untuk pengawasan epidemiologi AIDS, seperti definisi Bangui dan definisi World Health Organization tentang AIDS tahun 1994.
Namun demikian, kedua sistem tersebut sebenarnya ditujukan untuk
pemantauan epidemi dan bukan untuk penentuan tahapan klinis pasien,
karena definisi yang digunakan tidak sensitif ataupun spesifik. Di
negara-negara berkembang, sistem World Health Organization
untuk infeksi HIV digunakan dengan memakai data klinis dan
laboratorium; sementara di negara-negara maju digunakan sistem
klasifikasi Centers for Disease Control (CDC) Amerika Serikat.
Sistem tahapan infeksi WHO
Pada tahun 1990, World Health Organization
(WHO) mengelompokkan berbagai infeksi dan kondisi AIDS dengan
memperkenalkan sistem tahapan untuk pasien yang terinfeksi dengan HIV-1. Sistem ini diperbarui pada bulan September tahun 2005. Kebanyakan kondisi ini adalah infeksi oportunistik yang dengan mudah ditangani pada orang sehat.
- Stadium I: infeksi HIV asimtomatik dan tidak dikategorikan sebagai AIDS
- Stadium II: termasuk manifestasi membran mukosa kecil dan radang saluran pernafasan atas yang berulang
- Stadium III: termasuk diare kronik yang tidak dapat dijelaskan selama lebih dari sebulan, infeksi bakteri parah, dan tuberkulosis.
- Stadium IV: termasuk toksoplasmosis otak, kandidiasis esofagus, trakea, bronkus atau paru-paru, dan sarkoma kaposi. Semua penyakit ini adalah indikator AIDS.
Sistem klasifikasi CDC
Terdapat dua definisi tentang AIDS, yang keduanya dikeluarkan oleh Centers for Disease Control and Prevention
(CDC). Awalnya CDC tidak memiliki nama resmi untuk penyakit ini;
sehingga AIDS dirujuk dengan nama penyakit yang berhubungan dengannya,
contohnya ialah limfadenopati. Para penemu HIV bahkan pada mulanya menamai AIDS dengan nama virus tersebut. CDC mulai menggunakan kata AIDS pada bulan September tahun 1982, dan mendefinisikan penyakit ini. Tahun 1993, CDC memperluas definisi AIDS mereka dengan memasukkan semua orang yang jumlah sel T CD4+ di bawah 200 per µL darah atau 14% dari seluruh limfositnya sebagai pengidap positif HIV. Mayoritas kasus AIDS di negara maju menggunakan kedua definisi
tersebut, baik definisi CDC terakhir maupun pra-1993. Diagnosis
terhadap AIDS tetap dipertahankan, walaupun jumlah sel T CD4+ meningkat di atas 200 per µL darah setelah perawatan ataupun penyakit-penyakit tanda AIDS yang ada telah sembuh.
Tes HIV
Banyak orang tidak menyadari bahwa mereka terinfeksi virus HIV. Kurang dari 1% penduduk perkotaan di Afrika
yang aktif secara seksual telah menjalani tes HIV, dan persentasenya
bahkan lebih sedikit lagi di pedesaan. Selain itu, hanya 0,5% wanita
mengandung di perkotaan yang mendatangi fasilitas kesehatan umum
memperoleh bimbingan tentang AIDS, menjalani pemeriksaan, atau menerima
hasil tes mereka. Angka ini bahkan lebih kecil lagi di fasilitas
kesehatan umum pedesaan. Dengan demikian, darah dari para pendonor dan produk darah yang digunakan untuk pengobatan dan penelitian medis, harus selalu diperiksa kontaminasi HIV-nya.
Tes HIV umum, termasuk imunoasai enzim HIV dan pengujian Western blot, dilakukan untuk mendeteksi antibodi HIV pada serum, plasma, cairan mulut, darah kering, atau urin pasien. Namun demikian, periode antara infeksi dan berkembangnya antibodi pelawan infeksi yang dapat dideteksi (window period) bagi setiap orang dapat bervariasi. Inilah sebabnya mengapa dibutuhkan waktu 3-6 bulan untuk mengetahui serokonversi dan hasil positif tes. Terdapat pula tes-tes komersial untuk mendeteksi antigen HIV lainnya, HIV-RNA, dan HIV-DNA,
yang dapat digunakan untuk mendeteksi infeksi HIV meskipun perkembangan
antibodinya belum dapat terdeteksi. Meskipun metode-metode tersebut
tidak disetujui secara khusus untuk diagnosis infeksi HIV, tetapi telah
digunakan secara rutin di negara-negara maju.
Pencegahan
Tiga jalur utama (rute) masuknya virus HIV ke dalam tubuh ialah melalui hubungan seksual, persentuhan (paparan) dengan cairan atau jaringan tubuh yang terinfeksi, serta dari ibu ke janin atau bayi selama periode sekitar kelahiran (periode perinatal). Walaupun HIV dapat ditemukan pada air liur, air mata
dan urin orang yang terinfeksi, namun tidak terdapat catatan kasus
infeksi dikarenakan cairan-cairan tersebut, dengan demikian risiko
infeksinya secara umum dapat diabaikan.
Hubungan seksual
Mayoritas infeksi HIV berasal dari hubungan seksual tanpa pelindung antarindividu yang salah satunya terkena HIV. Hubungan heteroseksual adalah modus utama infeksi HIV di dunia.
Selama hubungan seksual, hanya kondom
pria atau kondom wanita yang dapat mengurangi kemungkinan terinfeksi
HIV dan penyakit seksual lainnya serta kemungkinan hamil. Bukti terbaik
saat ini menunjukan bahwa penggunaan kondom yang lazim mengurangi
risiko penularan HIV sampai kira-kira 80% dalam jangka panjang,
walaupun manfaat ini lebih besar jika kondom digunakan dengan benar
dalam setiap kesempatan.
Kondom laki-laki berbahan lateks,
jika digunakan dengan benar tanpa pelumas berbahan dasar minyak, adalah
satu-satunya teknologi yang paling efektif saat ini untuk mengurangi
transmisi HIV secara seksual dan penyakit menular seksual lainnya.
Pihak produsen kondom menganjurkan bahwa pelumas berbahan minyak
seperti vaselin, mentega, dan lemak babi
tidak digunakan dengan kondom lateks karena bahan-bahan tersebut dapat
melarutkan lateks dan membuat kondom berlubang. Jika diperlukan, pihak
produsen menyarankan menggunakan pelumas berbahan dasar air. Pelumas
berbahan dasar minyak digunakan dengan kondom poliuretan.
Kondom wanita adalah alternatif selain kondom laki-laki dan terbuat dari poliuretan,
yang memungkinkannya untuk digunakan dengan pelumas berbahan dasar
minyak. Kondom wanita lebih besar daripada kondom laki-laki dan
memiliki sebuah ujung terbuka keras berbentuk cincin, dan didesain
untuk dimasukkan ke dalam vagina. Kondom wanita memiliki cincin bagian
dalam yang membuat kondom tetap di dalam vagina — untuk memasukkan
kondom wanita, cincin ini harus ditekan. Kendalanya ialah bahwa kini
kondom wanita masih jarang tersedia dan harganya tidak terjangkau untuk
sejumlah besar wanita. Penelitian awal menunjukkan bahwa dengan
tersedianya kondom wanita, hubungan seksual dengan pelindung secara
keseluruhan meningkat relatif terhadap hubungan seksual tanpa pelindung
sehingga kondom wanita merupakan strategi pencegahan HIV yang penting.
Penelitian terhadap pasangan yang salah satunya terinfeksi
menunjukkan bahwa dengan penggunaan kondom yang konsisten, laju infeksi
HIV terhadap pasangan yang belum terinfeksi adalah di bawah 1% per
tahun.Strategi pencegahan telah dikenal dengan baik di negara-negara maju.
Namun, penelitian atas perilaku dan epidemiologis di Eropa dan Amerika
Utara menunjukkan keberadaan kelompok minoritas anak muda yang tetap
melakukan kegiatan berisiko tinggi meskipun telah mengetahui tentang
HIV/AIDS, sehingga mengabaikan risiko yang mereka hadapi atas infeksi
HIV. Namun demikian, transmisi HIV antarpengguna narkoba telah menurun, dan
transmisi HIV oleh transfusi darah menjadi cukup langka di
negara-negara maju.
Pada bulan Desember tahun 2006, penelitian yang menggunakan uji acak terkendali mengkonfirmasi bahwa sunat laki-laki menurunkan risiko infeksi HIV pada pria heteroseksual Afrika
sampai sekitar 50%. Diharapkan pendekatan ini akan digalakkan di banyak
negara yang terinfeksi HIV paling parah, walaupun penerapannya akan
berhadapan dengan sejumlah isu sehubungan masalah kepraktisan, budaya,
dan perilaku masyarakat. Beberapa ahli mengkhawatirkan bahwa persepsi
kurangnya kerentanan HIV pada laki-laki bersunat, dapat meningkatkan
perilaku seksual berisiko sehingga mengurangi dampak dari usaha
pencegahan ini.
Pemerintah Amerika Serikat dan berbagai organisasi kesehatan menganjurkan Pendekatan ABC untuk menurunkan risiko terkena HIV melalui hubungan seksual.Adapun rumusannya dalam bahasa Indonesia:
| “ |
Anda jauhi seks, Bersikap saling setia dengan pasangan, Cegah dengan kondom. |
” |
Kontaminasi cairan tubuh terinfeksi
Pekerja kedokteran yang mengikuti kewaspadaan universal, seperti
mengenakan sarung tangan lateks ketika menyuntik dan selalu mencuci
tangan, dapat membantu mencegah infeksi HIV.
Semua organisasi pencegahan AIDS menyarankan pengguna narkoba untuk
tidak berbagi jarum dan bahan lainnya yang diperlukan untuk
mempersiapkan dan mengambil narkoba (termasuk alat suntik, kapas bola,
sendok, air pengencer obat, sedotan, dan lain-lain). Orang perlu
menggunakan jarum yang baru dan disterilisasi untuk tiap suntikan.
Informasi tentang membersihkan jarum menggunakan pemutih disediakan
oleh fasilitas kesehatan dan program penukaran jarum.
Di sejumlah negara maju, jarum bersih terdapat gratis di sejumlah kota,
di penukaran jarum atau tempat penyuntikan yang aman. Banyak negara
telah melegalkan kepemilikan jarum dan mengijinkan pembelian
perlengkapan penyuntikan dari apotek tanpa perlu resep dokter.
Penularan dari ibu ke anak
Penelitian menunjukkan bahwa obat antiretrovirus, bedah caesar, dan
pemberian makanan formula mengurangi peluang penularan HIV dari ibu ke
anak (mother-to-child transmission, MTCT).
Jika pemberian makanan pengganti dapat diterima, dapat dikerjakan
dengan mudah, terjangkau, berkelanjutan, dan aman, ibu yang terinfeksi
HIV disarankan tidak menyusui anak mereka. Namun demikian, jika hal-hal
tersebut tidak dapat terpenuhi, pemberian ASI eksklusif disarankan
dilakukan selama bulan-bulan pertama dan selanjutnya dihentikan
sesegera mungkin. Pada tahun 2005,
sekitar 700.000 anak di bawah umur 15 tahun terkena HIV, terutama
melalui penularan ibu ke anak; 630.000 infeksi di antaranya terjadi di
Afrika.Dari semua anak yang diduga kini hidup dengan HIV, 2 juta anak (hampir 90%) tinggal di Afrika Sub Sahara.
Penanganan
- Lihat pula HIV dan Obat antiretrovirus.
Sampai saat ini tidak ada vaksin atau obat untuk HIV
atau AIDS. Metode satu-satunya yang diketahui untuk pencegahan
didasarkan pada penghindaran kontak dengan virus atau, jika gagal,
perawatan antiretrovirus secara langsung setelah kontak dengan virus
secara signifikan, disebut post-exposure prophylaxis (PEP).
PEP memiliki jadwal empat minggu takaran yang menuntut banyak waktu.
PEP juga memiliki efek samping yang tidak menyenangkan seperti diare, tidak enak badan, mual, dan lelah.
Terapi antivirus
Penanganan infeksi HIV terkini adalah terapi antiretrovirus yang sangat aktif (highly active antiretroviral therapy, disingkat HAART). Terapi ini telah sangat bermanfaat bagi orang-orang yang terinfeksi HIV sejak tahun 1996, yaitu setelah ditemukannya HAART yang menggunakan protease inhibitor. Pilihan terbaik HAART saat ini, berupa kombinasi dari setidaknya tiga
obat (disebut "koktail) yang terdiri dari paling sedikit dua macam
(atau "kelas") bahan antiretrovirus. Kombinasi yang umum digunakan adalah nucleoside analogue reverse transcriptase inhibitor (atau NRTI) dengan protease inhibitor, atau dengan non-nucleoside reverse transcriptase inhibitor
(NNRTI). Karena penyakit HIV lebih cepat perkembangannya pada anak-anak
daripada pada orang dewasa, maka rekomendasi perawatannya pun lebih
agresif untuk anak-anak daripada untuk orang dewasa. Di negara-negara berkembang yang menyediakan perawatan HAART, seorang dokter akan mempertimbangkan kuantitas beban virus, kecepatan berkurangnya CD4, serta kesiapan mental pasien, saat memilih waktu memulai perawatan awal.
Perawatan HAART memungkinkan stabilnya gejala dan viremia (banyaknya
jumlah virus dalam darah) pada pasien, tetapi ia tidak menyembuhkannya
dari HIV ataupun menghilangkan gejalanya. HIV-1 dalam tingkat yang
tinggi sering resisten terhadap HAART dan gejalanya kembali setelah
perawatan dihentikan. Lagi pula, dibutuhkan waktu lebih dari seumur hidup seseorang untuk membersihkan infeksi HIV dengan menggunakan HAART.
Meskipun demikian, banyak pengidap HIV mengalami perbaikan yang hebat
pada kesehatan umum dan kualitas hidup mereka, sehingga terjadi adanya
penurunan drastis atas tingkat kesakitan (morbiditas) dan tingkat kematian (mortalitas) karena HIV.
Tanpa perawatan HAART, berubahnya infeksi HIV menjadi AIDS terjadi
dengan kecepatan rata-rata (median) antara sembilan sampai sepuluh
tahun, dan selanjutnya waktu bertahan setelah terjangkit AIDS hanyalah
9.2 bulan. Penerapan HAART dianggap meningkatkan waktu bertahan pasien selama 4 sampai 12 tahun.
Bagi beberapa pasien lainnya, yang jumlahnya mungkin lebih dari lima
puluh persen, perawatan HAART memberikan hasil jauh dari optimal. Hal
ini karena adanya efek samping/dampak pengobatan tidak bisa ditolerir,
terapi antiretrovirus sebelumnya yang tidak efektif, dan infeksi HIV
tertentu yang resisten obat. Ketidaktaatan dan ketidakteraturan dalam
menerapkan terapi antiretrovirus adalah alasan utama mengapa kebanyakan
individu gagal memperoleh manfaat dari penerapan HAART.
Terdapat bermacam-macam alasan atas sikap tidak taat dan tidak teratur
untuk penerapan HAART tersebut. Isyu-isyu psikososial yang utama ialah
kurangnya akses atas fasilitas kesehatan, kurangnya dukungan sosial,
penyakit kejiwaan, serta penyalahgunaan obat.
Perawatan HAART juga
kompleks, karena adanya beragam kombinasi jumlah pil, frekuensi dosis,
pembatasan makan, dan lain-lain yang harus dijalankan secara rutin . Berbagai efek samping yang juga menimbulkan keengganan untuk teratur dalam penerapan HAART, antara lain lipodistrofi, dislipidaemia, penolakan insulin, peningkatan risiko sistem kardiovaskular, dan kelainan bawaan pada bayi yang dilahirkan.
Obat anti-retrovirus berharga mahal, dan mayoritas individu
terinfeksi di dunia tidaklah memiliki akses terhadap pengobatan dan
perawatan untuk HIV dan AIDS tersebut.
Penanganan eksperimental dan saran
Telah terdapat pendapat bahwa hanya vaksin lah yang sesuai untuk
menahan epidemik global (pandemik) karena biaya vaksin lebih murah dari
biaya pengobatan lainnya, sehingga negara-negara berkembang mampu
mengadakannya dan pasien tidak membutuhkan perawatan harian. Namun setelah lebih dari 20 tahun penelitian, HIV-1 tetap merupakan target yang sulit bagi vaksin.
Beragam penelitian untuk meningkatkan perawatan termasuk usaha
mengurangi efek samping obat, penyederhanaan kombinasi obat-obatan
untuk memudahkan pemakaian, dan penentuan urutan kombinasi pengobatan
terbaik untuk menghadapi adanya resistensi obat. Beberapa penelitian
menunjukan bahwa langkah-langkah pencegahan infeksi oportunistik dapat
menjadi bermanfaat ketika menangani pasien dengan infeksi HIV atau
AIDS. Vaksinasi atas hepatitis A dan B disarankan untuk pasien yang belum terinfeksi virus ini dan dalam berisiko terinfeksi. Pasien yang mengalami penekanan daya tahan tubuh yang besar juga disarankan mendapatkan terapi pencegahan (propilaktik) untuk pneumonia pneumosistis, demikian juga pasien toksoplasmosis dan kriptokokus meningitis yang akan banyak pula mendapatkan manfaat dari terapi propilaktik tersebut.
Pengobatan alternatif
Berbagai bentuk pengobatan alternatif digunakan untuk menangani gejala atau mengubah arah perkembangan penyakit. Akupuntur telah digunakan untuk mengatasi beberapa gejala, misalnya kelainan syaraf tepi (peripheral neuropathy) seperti kaki kram, kesemutan atau nyeri; namun tidak menyembuhkan infeksi HIV.
Tes-tes uji acak klinis terhadap efek obat-obatan jamu menunjukkan
bahwa tidak terdapat bukti bahwa tanaman-tanaman obat tersebut memiliki
dampak pada perkembangan penyakit ini, tetapi malah kemungkinan memberi
beragam efek samping negatif yang serius.
Beberapa data memperlihatkan bahwa suplemen multivitamin
dan mineral kemungkinan mengurangi perkembangan penyakit HIV pada orang
dewasa, meskipun tidak ada bukti yang menyakinkan bahwa tingkat
kematian (mortalitas) akan berkurang pada orang-orang yang memiliki
status nutrisi yang baik. Suplemen vitamin A pada anak-anak kemungkinan juga memiliki beberapa manfaat. Pemakaian selenium
dengan dosis rutin harian dapat menurunkan beban tekanan virus HIV
melalui terjadinya peningkatan pada jumlah CD4. Selenium dapat
digunakan sebagai terapi pendamping terhadap berbagai penanganan
antivirus yang standar, tetapi tidak dapat digunakan sendiri untuk
menurunkan mortalitas dan morbiditas.
Penyelidikan terakhir menunjukkan bahwa terapi pengobatan alteratif
memiliki hanya sedikit efek terhadap mortalitas dan morbiditas penyakit
ini, namun dapat meningkatkan kualitas hidup individu yang mengidap
AIDS. Manfaat-manfaat psikologis dari beragam terapi alternatif
tersebut sesungguhnya adalah manfaat paling penting dari pemakaiannya.
Epidemiologi
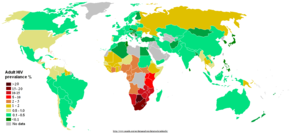
Meratanya HIV diantara orang dewasa per negara pada akhir tahun 2005.
| ██ 15–50% ██ 5–15% ██ 1–5% |
██ 0.5–1.0% ██ 0.1–0.5% |
██ <0.1% ██ tidak ada data |
UNAIDS dan WHO memperkirakan bahwa AIDS telah membunuh lebih dari 25 juta jiwa sejak pertama kali diakui tahun 1981,
membuat AIDS sebagai salah satu epidemik paling menghancurkan pada
sejarah. Meskipun baru saja, akses perawatan antiretrovirus bertambah
baik di banyak region di dunia, epidemik AIDS diklaim bahwa
diperkirakan 2,8 juta (antara 2,4 dan 3,3 juta) hidup di tahun 2005 dan lebih dari setengah juta (570.000) merupakan anak-anak. Secara global, antara 33,4 dan 46 juta orang kini hidup dengan HIV.
Pada tahun 2005, antara 3,4 dan 6,2 juta orang terinfeksi dan antara
2,4 dan 3,3 juta orang dengan AIDS meninggal dunia, peningkatan dari 2003 dan jumlah terbesar sejak tahun 1981.
Afrika Sub-Sahara
tetap merupakan wilayah terburuk yang terinfeksi, dengan perkiraan 21,6
sampai 27,4 juta jiwa kini hidup dengan HIV. Dua juta [1,5&-3,0
juta] dari mereka adalah anak-anak yang usianya lebih rendah dari 15
tahun. Lebih dari 64% dari semua orang yang hidup dengan HIV ada di
Afrika Sub Sahara, lebih dari tiga per empat (76%) dari semua wanita
hidup dengan HIV. Pada tahun 2005, terdapat 12.0 juta [10.6-13.6 juta] anak yatim/piatu AIDS hidup di Afrika Sub Sahara. Asia Selatan dan Asia Tenggara
adalah terburuk kedua yang terinfeksi dengan besar 15%. 500.000
anak-anak mati di region ini karena AIDS.
Dua-tiga infeksi HIV/AIDS di Asia muncul di India,
dengawn perkiraan 5.7 juta infeksi (perkiraan 3.4 - 9.4 juta) (0.9%
dari populasi), melewati perkiraan di Afrika Selatan yang sebesar 5.5
juta (4.9-6.1 juta) (11.9% dari populasi) infeksi, membuat negara ini
dengan jumlah terbesar infeksi HIV di dunia. Di 35 negara di Afrika dengan perataan terbesar, harapan hidup normal sebesar 48.3 tahun - 6.5 tahun sedikit daripada akan menjadi tanpa penyakit.
Sejarah
AIDS pertama kali dilaporkan pada tanggal 5 Juni 1981, ketika Centers for Disease Control and Prevention Amerika Serikat mencatat adanya Pneumonia pneumosistis (sekarang masih diklasifikasikan sebagai PCP tetapi diketahui disebabkan oleh Pneumocystis jirovecii) pada lima laki-laki homoseksual di Los Angeles.
Dua spesies HIV yang diketahui menginfeksi manusia adalah HIV-1 dan HIV-2.
HIV-1 lebih mematikan dan lebih mudah masuk kedalam tubuh. HIV-1 adalah
sumber dari mayoritas infeksi HIV di dunia, sementara HIV-2 sulit
dimasukan dan kebanyakan berada di Afrika Barat. Baik HIV-1 dan HIV-2 berasal dari primata. Asal HIV-1 berasal dari simpanse Pan troglodytes troglodytes yang ditemukan di Kamerun selatan. HIV-2 berasal dari Sooty Mangabey (Cercocebus atys), monyet dari Guinea Bissau, Gabon, dan Kamerun.
Banyak ahli berpendapat bahwa HIV masuk ke dalam tubuh manusia
akibat kontak dengan primata lainnya, contohnya selama berburu atau
pemotongan daging. Teori yang lebih kontroversial yang dikenal dengan nama hipotesis OPV AIDS, menyatakan bahwa epidemik AIDS dimulai pada akhir tahun 1950-an di Kongo Belgia sebagai akibat dari penelitian Hilary Koprowski terhadap vaksin polio. Namun demikian, komunitas ilmiah umumnya berpendapat bahwa skenario tersebut tidak didukung oleh bukti-bukti yang ada.
Sosial dan budaya
Stigma
Hukuman sosial atau stigma oleh masyarakat di berbagai belahan dunia
terhadap pengidap AIDS terdapat dalam berbagai cara, antara lain
tindakan-tindakan pengasingan, penolakan, diskriminasi,
dan penghindaran atas orang yang diduga terinfeksi HIV; diwajibkannya
uji coba HIV tanpa mendapat persetujuan terlebih dahulu atau
perlindungan kerahasiaannya; dan penerapan karantina terhadap
orang-orang yang terinfeksi HIV.
Kekerasan atau ketakutan atas kekerasan, telah mencegah banyak orang
untuk melakukan tes HIV, memeriksa bagaimana hasil tes mereka, atau
berusaha untuk memperoleh perawatan; sehingga mungkin mengubah suatu
sakit kronis yang dapat dikendalikan menjadi "hukuman mati" dan
menjadikan meluasnya penyebaran HIV.
Stigma AIDS lebih jauh dapat dibagi menjadi tiga kategori:
- Stigma instrumental AIDS - yaitu refleksi ketakutan dan keprihatinan atas hal-hal yang berhubungan dengan penyakit mematikan dan menular.
- Stigma simbolis AIDS - yaitu penggunaan HIV/AIDS untuk mengekspresikan sikap terhadap kelompok sosial atau gaya hidup tertentu yang dianggap berhubungan dengan penyakit tersebut.
- Stigma kesopanan AIDS - yaitu hukuman sosial atas orang yang berhubungan dengan isu HIV/AIDS atau orang yang positif HIV.
Stigma AIDS sering diekspresikan dalam satu atau lebih stigma, terutama yang berhubungan dengan homoseksualitas, biseksualitas, pelacuran, dan penggunaan narkoba melalui suntikan.
Di banyak negara maju,
terdapat penghubungan antara AIDS dengan homoseksualitas atau
biseksualitas, yang berkorelasi dengan tingkat prasangka seksual yang
lebih tinggi, misalnya sikap-sikap anti homoseksual.
Demikian pula terdapat anggapan adanya hubungan antara AIDS dengan
hubungan seksual antar laki-laki, termasuk bila hubungan terjadi antara
pasangan yang belum terinfeksi.
Dampak ekonomi
HIV dan AIDS memperlambat pertumbuhan ekonomi dengan menghancurkan jumlah manusia dengan kemampuan produksi (human capital).
Tanpa nutrisi
yang baik, fasilitas kesehatan dan obat yang ada di negara-negara
berkembang, orang di negara-negara tersebut menjadi korban AIDS. Mereka
tidak hanya tidak dapat bekerja, tetapi juga akan membutuhkan fasilitas
kesehatan yang memadai. Ramalan bahwa hal ini akan menyebabkan
runtuhnya ekonomi dan hubungan di daerah. Di daerah yang terinfeksi
berat, epidemik telah meninggalkan banyak anak yatim piatu yang dirawat
oleh kakek dan neneknya yang telah tua.
Semakin tingginya tingkat kematian (mortalitas) di suatu daerah akan
menyebabkan mengecilnya populasi pekerja dan mereka yang
berketerampilan. Para pekerja yang lebih sedikit ini akan didominasi
anak muda, dengan pengetahuan dan pengalaman kerja yang lebih sedikit
sehingga produktivitas akan berkurang. Meningkatnya cuti pekerja untuk
melihat anggota keluarga yang sakit atau cuti karena sakit juga akan
mengurangi produktivitas. Mortalitas yang meningkat juga akan
melemahkan mekanisme produksi dan investasi sumberdaya manusia (human capital)
pada masyarakat, yaitu akibat hilangnya pendapatan dan meninggalnya
para orang tua. Karena AIDS menyebabkan meninggalnya banyak orang
dewasa muda, ia melemahkan populasi pembayar pajak, mengurangi dana
publik seperti pendidikan dan fasilitas kesehatan lain yang tidak
berhubungan dengan AIDS. Ini memberikan tekanan pada keuangan negara
dan memperlambat pertumbuhan ekonomi. Efek melambatnya pertumbuhan
jumlah wajib pajak akan semakin terasakan bila terjadi peningkatan
pengeluaran untuk penanganan orang sakit, pelatihan (untuk menggantikan
pekerja yang sakit), penggantian biaya sakit, serta perawatan yatim
piatu korban AIDS. Hal ini terutama mungkin sekali terjadi jika
peningkatan tajam mortalitas orang dewasa menyebabkan berpindahnya
tanggung-jawab dan penyalahan, dari keluarga kepada pemerintah, untuk
menangani para anak yatim piatu tersebut.
Pada tingkat rumah tangga, AIDS menyebabkan hilangnya pendapatan dan
meningkatkan pengeluaran kesehatan oleh suatu rumah tangga.
Berkurangnya pendapatan menyebabkan berkurangnya pengeluaran, dan
terdapat juga efek pengalihan dari pengeluaran pendidikan menuju
pengeluaran kesehatan dan penguburan. Penelitian di Pantai Gading
menunjukkan bahwa rumah tanggal dengan pasien HIV/AIDS mengeluarkan
biaya dua kali lebih banyak untuk perawatan medis daripada untuk
pengeluaran rumah tangga lainnya.
Penyangkalan atas AIDS
Sekelompok kecil aktivis, diantaranya termasuk beberapa ilmuwan yang
tidak meneliti AIDS, mempertanyakan tentang adanya hubungan antara HIV
dan AIDS, keberadaan HIV itu sendiri,
serta kebenaran atas percobaan dan metode perawatan yang digunakan
untuk menanganinya. Klaim mereka telah diperiksa dan secara luas
ditolak oleh komunitas ilmiah, walaupun terus saja disebarkan melalui internet dan sempat memiliki pengaruh politik di Afrika Selatan melalui mantan presiden Thabo Mbeki, yang menyebabkan pemerintahnya disalahkan atas respon yang tidak efektif terhadap epidemik AIDS di negara tersebut.